過活動膀胱とは
 過活動膀胱は、膀胱内に十分な尿がたまっていないにもかかわらず、排尿筋が不適切に収縮し、急激な尿意を生じて頻尿の症状を引き起こす疾患です。この病気は、複数の原因が絡むことがあり、加齢、膀胱の知覚過敏、自律神経の乱れなどが発症要因として考えられています。
過活動膀胱は、膀胱内に十分な尿がたまっていないにもかかわらず、排尿筋が不適切に収縮し、急激な尿意を生じて頻尿の症状を引き起こす疾患です。この病気は、複数の原因が絡むことがあり、加齢、膀胱の知覚過敏、自律神経の乱れなどが発症要因として考えられています。
過活動膀胱の症状には、トイレに頻繁に行きたくなる、急な激しい尿意が生じる、急激な尿意でトイレに間に合わないために漏れるなどがあります。加齢に伴い発症頻度が高まることが一般的ですが、若い人にも発症することがあります。特に50歳以上の年齢層で男性の発症が増える傾向があります。
過活動膀胱は、生活の質(QOL)を低下させやすく、仕事や日常生活に支障をもたらすことがありますが、原因を特定し、適切な治療を受けることで症状の改善が期待できる疾患です。骨盤底筋群のトレーニングや水分摂取の見直しといった方法によって、しばしば十分な効果を得ることができます。年齢や体質であきらめず、まずはお気軽にご相談ください。
過活動膀胱の症状
- 急激な尿意:尿意切迫感
- トイレに間に合わない尿漏れ:切迫性尿失禁
- 昼間に8回以上トイレに行く:頻尿
- 夜中にトイレに何度も起きる:夜間頻尿
- 急いでトイレに向かうことがある
- 短時間で再びトイレに行きたくなる
- 水の音が尿意を誘発するトイレが外出の際に心配
など
過活動膀胱の原因
尿が膀胱にたまるとその情報が脳に伝わり、脳が排尿の指令を出し、骨盤底筋と括約筋が協力して膀胱を収縮させ、尿を尿道に排出するという連携によって成り立っています。しかし、過活動膀胱と呼ばれる病態では、膀胱がまだ尿がたまるほどでない状態で、不随意な収縮を起こし、急激な強い尿意を生じます。
おもな発症のメカニズムについてはまだはっきりしていない部分も多くありますが、膀胱を支配している神経の障害によるものと、神経とは関係ないそれ以外のものの二つにわけられます。
神経の障害によるものとしては脳出血や脳梗塞などの脳疾患、変形性脊椎症や椎間板ヘルニアなどの脊髄疾患、糖尿病にともなう末梢神経障害などがあげられます。ただ実際には神経疾患以外の原因がわかっていない過活動膀胱のほうが多いです。神経以外の発症メカニズムとして注目されている要因としてメタボリック症候群があります。肥満、高血圧、糖尿病、脂質異常症などは心臓や血管の病気のハイリスクとなりますが、過活動膀胱などの下部尿路症状の悪化とも関連されているとされています。
血管の老化とともにヒトは老いていく、といわれています。メタボリック症候群に伴っておきる膀胱への細かい血管の動脈硬化によって慢性的な血流障害がおきることで排尿や畜尿の機能が低下すると考えられています。膀胱内部への血流障害によって酸化ストレスが増え、炎症性サイトカインが放出されることで膀胱の知覚が過敏になると考えられています。さらに膀胱にいく骨盤内神経は血流障害(虚血)に弱いため、神経による膀胱のコントロールが弱くなるとも報告されています
過活動膀胱は、そのほかにも様々な要因によって引き起こされます。、膀胱がん、膀胱結石、尿路感染症、便秘、腹圧性尿失禁、ホルモンの変化、前立腺肥大症、尿量を増やす薬物の服用などさまざまです。
また、カフェインやアルコールの過剰摂取、膀胱の知覚過敏も過活動膀胱を引き起こす要因です。
性別によっても過活動膀胱の原因は異なり、女性では骨盤底筋群の筋力低下が関連し、男性では前立腺肥大症が一般的な原因とされています。
過活動膀胱の治療では、まず潜在的な病気が原因でないかを確認することが不可欠です。また、適切な治療方法を見つけるために、患者さんの症状、年齢、日常生活、ライフスタイルに合わせたアプローチが必要です。過活動膀胱には薬物治療と行動療法の組み合わせが一般的に用いられます。
過活動膀胱の診断
過活動膀胱の診断における一般的な流れは以下のとおりです。
問診
 症状が初めて現れた時期、症状の内容や変化、日常生活における症状の影響について質問します。また、他の疾患の有無、服用中の薬物、アレルギー、アルコールやカフェインの摂取量なども伺います。過活動膀胱症状質問票(OABSS)などの診断ツールを使用して、症状の程度を評価することがあります。
症状が初めて現れた時期、症状の内容や変化、日常生活における症状の影響について質問します。また、他の疾患の有無、服用中の薬物、アレルギー、アルコールやカフェインの摂取量なども伺います。過活動膀胱症状質問票(OABSS)などの診断ツールを使用して、症状の程度を評価することがあります。
排尿日誌
排尿状態を日々記録してもらいます。3日間以上、摂取した水分量、排尿回数、尿意切迫感の有無、夜間頻尿の回数などを記録することで、原因の特定と治療効果の確認に役立ちます。
診察
身体状態を確認します。男性の場合は前立腺の状態を評価するために直腸診を行い、女性の場合には骨盤の形状や圧痛を調べることがあります。(下半身の診察は必要に応じて行いますので、必ずしも必須ではありません)
尿検査
尿の検査を通じて尿潜血や炎症の兆候を確認します。尿潜血が陽性の場合、詳細な検査が必要となります。また、頻尿症状がある場合で尿潜血が陽性の場合、膀胱がんの有無を確認するために尿細胞診検査、腹部エコー、膀胱鏡など追加の検査を行うことがあります。
膀胱超音波検査
膀胱超音波検査は、尿路結石や膀胱腫瘍などを確認するために行います。男性の場合、前立腺の状態を評価するためにも利用されます。女性にとっても、子宮と膀胱の位置関係などを確認するのに役立ちます。
過活動膀胱の治療
生活習慣
塩分・カフェイン・アルコールの制限
塩分摂取、カフェインやアルコールの摂取を制限することが症状の緩和に役立ちます。これらの物質は膀胱の刺激と過剰な尿の生成につながる可能性があります。
減量
肥満は腹部の脂肪が腹圧を上昇させ、腹圧性尿失禁のリスクを増加させる要因となります。肥満がある場合、体重を減らすことが過活動膀胱の症状の改善につながることがあります。
便秘の解消
便秘は腹圧を上昇させるため、腹圧性尿失禁のリスクを高めます。便秘の症状がある場合、食物繊維を摂取し、適切な水分を摂ることで便秘を解消するよう心がけましょう。
過剰な水分摂取
過度な水分摂取は過活動膀胱の要因となり、頻尿や急激な尿意切迫感を引き起こす可能性があります。排尿日誌を通じて過剰な水分摂取を特定し、適切な水分摂取量に制限を設けることが大切です。
禁煙
たばこに含まれるニコチンが膀胱収縮を引き起こしているという報告があります。またたばこを吸っている人は尿もれや尿意切迫感が多いという報告があります。過活動膀胱の症状を悪化させている可能性が指摘されています。
行動療法
骨盤底筋群のトレーニング
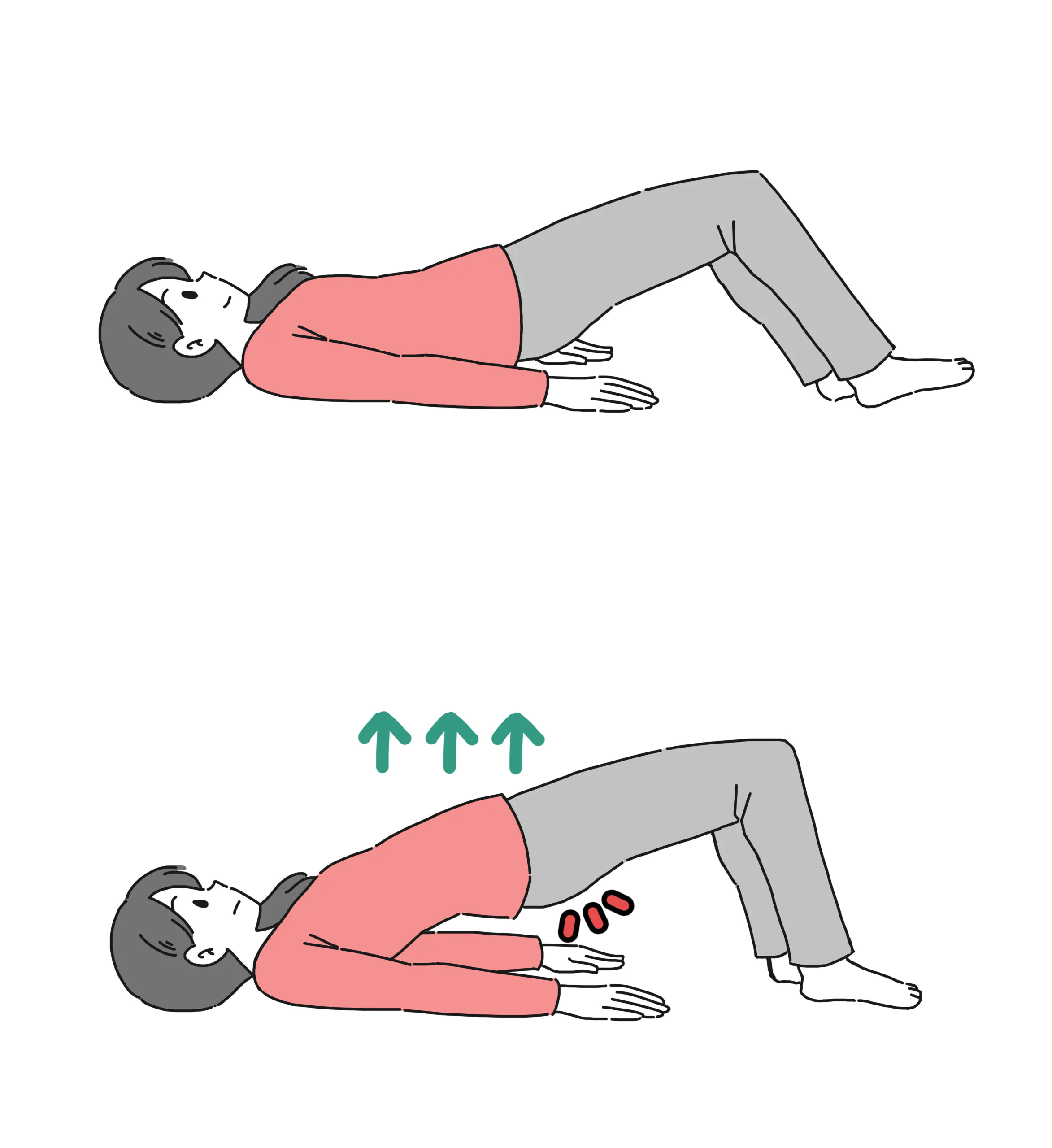 骨盤底の筋肉と尿道括約筋を強化するためのトレーニングを行います。このトレーニングは、時間がかかることがありますが、筋力は年齢に関係なく改善できます。簡単な方法としては5秒間尿道括約筋をしめて、5秒間緩めるという運動を5セットやるというのがあり、シンプルなため非常に簡単にできるトレーニング方法ですが、毎日継続的に行うことが重要です。体操の他にエクササイズやピラティスなども有用です。ピラティスインストラクターがスタッフとして在籍していますのでお気軽にご相談ください(土曜日)
骨盤底の筋肉と尿道括約筋を強化するためのトレーニングを行います。このトレーニングは、時間がかかることがありますが、筋力は年齢に関係なく改善できます。簡単な方法としては5秒間尿道括約筋をしめて、5秒間緩めるという運動を5セットやるというのがあり、シンプルなため非常に簡単にできるトレーニング方法ですが、毎日継続的に行うことが重要です。体操の他にエクササイズやピラティスなども有用です。ピラティスインストラクターがスタッフとして在籍していますのでお気軽にご相談ください(土曜日)
膀胱訓練
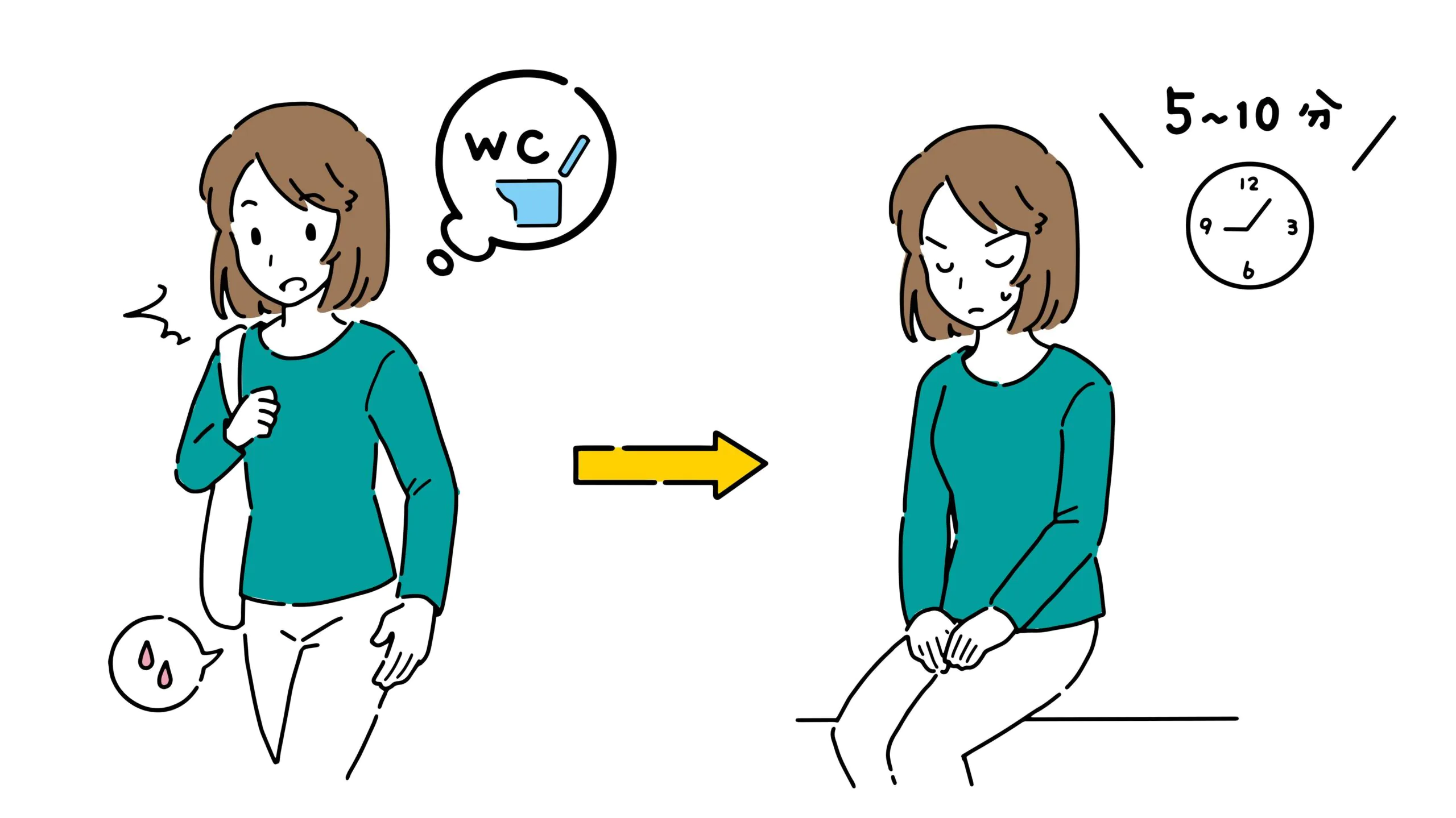 膀胱訓練は排尿の衝動をコントロールするためのトレーニングです。ご自宅で排尿を我慢し、その時間を徐々に延ばすことで膀胱容量を増加させます。抗コリン薬などの薬物治療と同等の効果が出たという報告もあります。ご自身で自宅で簡単にでき、安全かつ効果が期待できる治療法です。具体的には2時間程度排尿を我慢して、決められた時間が来たら排尿するという方法です。全体として4人に3人は効果がでます。ただし、長時間我慢しすぎると残尿量の増加のリスクがあるため、定期的な医師の診察と検査が必要です。
膀胱訓練は排尿の衝動をコントロールするためのトレーニングです。ご自宅で排尿を我慢し、その時間を徐々に延ばすことで膀胱容量を増加させます。抗コリン薬などの薬物治療と同等の効果が出たという報告もあります。ご自身で自宅で簡単にでき、安全かつ効果が期待できる治療法です。具体的には2時間程度排尿を我慢して、決められた時間が来たら排尿するという方法です。全体として4人に3人は効果がでます。ただし、長時間我慢しすぎると残尿量の増加のリスクがあるため、定期的な医師の診察と検査が必要です。
薬物療法
 過活動膀胱に対する薬物はおもに2種類あり膀胱全体を緩める薬(β3アドレナリン受容体刺激薬)と膀胱の勝手な収縮を抑える薬(抗コリン薬)の2種類があります。抗コリン薬は古くから使用されている薬で様々な種類の薬がありますが、膀胱の弛緩を促し症状を緩和する効果があります。しかし、これらの薬物は副作用として口の渇き、目の渇き、便秘などを引き起こすことがあります。医師の指導のもとで処方され、症状と副作用のバランスを調整することが大切です。
過活動膀胱に対する薬物はおもに2種類あり膀胱全体を緩める薬(β3アドレナリン受容体刺激薬)と膀胱の勝手な収縮を抑える薬(抗コリン薬)の2種類があります。抗コリン薬は古くから使用されている薬で様々な種類の薬がありますが、膀胱の弛緩を促し症状を緩和する効果があります。しかし、これらの薬物は副作用として口の渇き、目の渇き、便秘などを引き起こすことがあります。医師の指導のもとで処方され、症状と副作用のバランスを調整することが大切です。
もう一つの薬としてβ3アドレナリン受容体刺激薬があり比較的新しい薬です。β3刺激薬にはベタニス®とベオーバ®という2種類の薬がありますが、膀胱を全体的に緩めて広がりやすくすることで尿が溜まりやすくなりトイレに行く回数が減るという効果があります。
過活動膀胱の治療に使われる抗コリン薬やβアドレナリン刺激薬とは、他には呼吸をしやすくする吸入薬とか心臓を刺激する薬にもつかわれている成分です。人間のからだは交感神経と副交感神経がバランスをとっており、交感神経は緊張した状態を維持する神経で、敵から狙われて戦わなければならないときとか、急いで逃げないといけないときに優位になります。副交感神経はリラックスするための神経でご飯食べてるとき、寝てるとき、ゆっくりしてるときに優位になります。
抗コリン薬やβアドレナリン刺激薬というのは交感神経を刺激する薬です。敵と戦うときには運動能力を上げないといけないので酸素をしっかり取り込むために肺を広げて、呼吸しやすくします。全身の筋肉に血液を送り込むために心拍数をあげたりして心臓の動きを強くしたりします。膀胱についてはどうかというと、戦っているときにおしっこに行きたくなると困るので、そういう時は尿意を感じないように膀胱をゆるめるように作用します。
ただ過活動膀胱の人には膀胱にだけ薬が作用してほしいので、膀胱に特化して、心臓とか肺にはほとんど作用しない薬が開発されています。
ボツリヌス毒素(ボトックスR)膀胱壁内注入療法
ボトックスを膀胱筋肉の20か所に少量ずつ注入し、膀胱の筋肉を適度に弛緩させます。効果は半年程度続くとされています。、効果が低下した場合には再度治療が可能です。ただし、治療の副作用として尿路感染症や尿閉のリスクがあるため、注意が必要で、尿閉が発生した場合はカテーテルを挿入する処置が必要です。